Захватывающий мир легких - Кай-Михаэль Бе Страница 38
Захватывающий мир легких - Кай-Михаэль Бе читать онлайн бесплатно
Но сегодня дела в пульмонологии обстоят значительно лучше. Когда его величество туберкулез в Германии ушел на покой, появились новые массовые болезни, которые обеспечили пульмонологии авторитет на многие десятилетия вперед: аллергия и астма с характером эпидемий, болезнь курильщиков ХОБЛ и рак легких с критическим ростом заболеваемости.
Астму знают все. У каждого хоть кто-то да есть среди родственников, или какая-то подруга, или знакомый. В Германии от астмы страдает каждый десятый ребенок и каждый пятнадцатый взрослый — в общей сложности около шести миллионов человек, а во всем мире таких больных почти 300 миллионов. Германия не лидер в этой печальной статистике: в Австралии, Новой Зеландии и Великобритании почти каждый третий ребенок — астматик. Астма стала «народной» болезнью, но так было не всегда. Рост заболеваемости пришелся на начало 1960-х годов. До этого астма была хоть и известным, но относительно малозначимым заболеванием дыхательных путей. До середины XX века большинство специалистов по астме сходились во мнении, что от нее не умирают. Они ошибались.
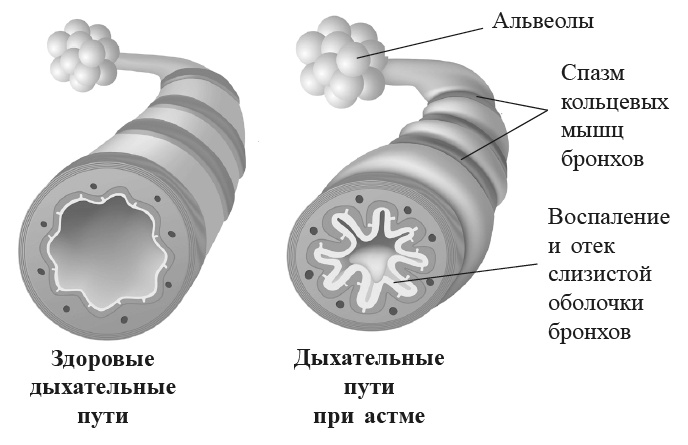
Рис. 6. Бронхиальная астма. Слизистая оболочка бронхов воспалена и отечна. Во время астматического приступа происходит спазм мышц, окружающих бронхи. Следствием становится нехватка воздуха и характерное астматическое (свистящее) дыхание
Что такое астма? Это заболевание дыхательных путей, при котором бронхи кратковременно и порой очень резко сужаются. Сужение объясняется двумя факторами: воспалением бронхов и их чрезмерной чувствительностью. Хроническое воспаление, обычно возникающее на фоне аллергии, вызывает отечность слизистой оболочки. Повышенная чувствительность проявляется в том, что мышцы бронхов приобретают тенденцию к спазматическому сокращению под воздействием внешних раздражителей.
В роли раздражителей могут выступать вещества, загрязняющие воздух, аллергены или вирусы. Причиной появления симптомов также может быть физическая нагрузка и повышенная активность парасимпатической нервной системы по ночам. Сужение бронхов в экстремальных случаях бывает настолько сильным, что поступление воздуха почти полностью перекрывается и возникает нехватка кислорода. Но такое происходит редко. Типичными симптомами астмы являются свистящее дыхание, удушье, давящее чувство в груди и иногда сухой рефлекторный кашель. В наше время лечение данного заболевания сводится к двум важнейшим аспектам: снятию воспаления и избавлению от бронхиальных спазмов. И удается это достаточно успешно. Восемь из десяти астматиков могут сегодня с помощью простых ингаляторов вести нормальную жизнь и испытывать минимум ограничений. Но дорога к такому успеху не всегда была прямой.
Астма известна еще с древних времен. Греческий врач Гиппократ был первым, кто употребил это название. Слово «астма» происходит от греческого ἆσθμα, что означает «тяжелое дыхание». Гиппократ полагал, что причиной астмы является вязкая слизь, поступающая в дыхательные пути из мозга. Забавная мысль! Вплоть до XIX века не существовало общепризнанной теории возникновения данного заболевания. В соответствии с веяниями тогдашней моды во всем были виноваты нервы в самом широком смысле, но доказательств этому не было. Затем немецкий врач Франц Даниэль Райссайзен открыл бронхиальные мышцы, а несколько позже шотландец Чарльз Уильямс доказал, что эти мышцы реагируют спазматическим сокращением на электрическое возбуждение нервов. Ученый мир был доволен: никто ведь и не сомневался, что астма — нервное заболевание и проявление сверхчувствительной конституции, подобно истерии у женщин или общей неврастении (нервной слабости).
Положение не изменилось и после того, как в начале XX века была открыта аллергия и обнаружена ее тесная связь с такими распространенными заболеваниями, как сенная лихорадка и та же астма, — пациентам по-прежнему приписывались идиосинкратические наклонности. В этой связи чрезмерная аллергическая реакция рассматривалась как выражение повышенной нервозности на фоне склонности к бронхиальным спазмам. И хотя впоследствии было доказано, что это заблуждение, уже сформировалась концепция «сверхчувствительности бронхов», которая и сегодня еще является краеугольным камнем в понимании астмы. Вплоть до 1970-х годов бытовало представление об астме как о болезни исключительно бронхиальных мышц. Их спазм лечили адреналиноподобными веществами — симпатомиметиками или химическими родственниками алкалоидов белладонны — антихолинергетиками (см. «Тихий Дон», главу 2).
Гормон стресса адреналин был открыт в 1900 году, и уже в скором времени его начали использовать как бронхорасширяющее средство при астме: сначала в виде инъекций, затем в виде ингаляций. После Второй мировой войны в продаже появились первые портативные ингаляторы с синтетическими симпатомиметиками. Для астматиков они были одновременно благословением и проклятием: с одной стороны, действовали эффективно и быстро — астматический приступ снимался в течение нескольких минут, но с другой — становились причиной беспечности больных, так как всегда были под рукой. Кроме того, некоторые пациенты использовали их слишком часто — чуть ли не каждый час, что приводило к опасному привыканию. Для достижения того же эффекта больным приходилось все время повышать дозу и частоту применения ингаляторов. Неконтролируемое использование вызывало побочные эффекты, сказываясь прежде всего на сердце и системе кровообращения. Среди астматиков все чаще начали происходить смертельные случаи: бронхи вдруг переставали реагировать на ингаляции, пациенты задыхались. Врачи оказались в тупике: неужели астма — это не только спазм бронхов?
Уже с 1950 года при острых приступах астмы начали применять кортизон, обладавший противовоспалительным действием. Правда, врачи считали, что воспаление возникает только во время приступа и является следствием бронхиального спазма, а не его причиной. Кроме того, они опасались, что кортизон может вызвать побочные эффекты, как это случилось вскоре после начала его использования для лечения ревматизма, когда у больных развивалось ожирение, диабет, катаракта, отечность тканей. Но астма, в отличие от ревматизма, давала возможность применять кортизон в виде ингаляций. В результате в организм попадало меньше действующего вещества и оно целенаправленно доставлялось к очагу болезни. Удалось ли за счет этого избежать негативных побочных эффектов кортизона? В начале 1970-х годов в продаже появились первые ингаляторы с кортизоном — с сегодняшних позиций это можно было бы расценить как революционное новшество, но революции не состоялось. Врачи были настроены скептически, ведь пациенты после применения нового медикамента не чувствовали немедленного улучшения, как это происходило с симпатомиметиками. Кортизон приходилось принимать регулярно, независимо от приступов. Но самое главное, что концепция воспалительных причин астмы в то время еще не получила распространения и не пользовалась популярностью. Поэтому возражения против применения кортизона звучали все чаще как от врачей, так и от пациентов. И все же новый медикамент вызывал большой интерес у тех исследователей, которые старались докопаться до истоков возникновения астмы. И результаты не заставили себя ждать. Все очевиднее становилось значение воспалительных процессов в дыхательных путях, ведь ими можно было объяснить и сужение бронхов, и кашель, и астматические приступы, и даже смертельные случаи.
Жалоба
Напишите нам, и мы в срочном порядке примем меры.




Комментарии